DOR CERVICAL - A DOR AGUDA NO PESCOÇO
Aspectos Gerais :
A dor cervical, a dor na região do pescoço, é o resultado do comprometimento do segmento cervical da coluna vertebral por um distúrbio muscular ou uma lesão de ordem degenerativa do disco intervertebral, decorrente de uma postura inadequada ou um mecanismo já desgastado, e uma degeneração dos corpos vertebrais, das articulações, do alinhamento da coluna vertebral, entre outras causas.
Mediante a melhora da dor cervical, você deverá realizar um tratamento com trabalho de reabilitação e reeducação postural, ou seja, um processo de prevenção e recuperação de sua dor no pescoço. No entanto, se o quadro for crônico e recidivante, com uma dor persistente, será necessária uma avaliação e investigação especializada.
A região do pescoço é o segmento cervical da coluna vertebral. Protegidos dentro dos ossos da coluna vertebral cervical estão a medula espinhal e os nervos espinhais cervicais. As vértebras cervicais são numeradas de C1 a C7. Os corpos das vértebras são separados pelos discos intervertebrais, que desempenham função de absorção da carga e choques aplicados a este nível. As vértebras estão mantidas e protegidas por grupos musculares e ligamentos. Os nervos espinhais passam pelos canais ósseos chamados forâmens neurais e ramificam-se para o pescoço e membros superiores, braços, até as mãos.
Dor no pescoço, a dor da coluna cervical :
A Dor Cervical varia de intensidade leve à grave, dependendo do comprome-timento das lesões musculares, discais, neurais, medulares; podendo ser aguda ou crôni-ca. A dor aguda ocorre súbitamente, e pode irradiar-se para a cabeça, ombros, escápulas, braços, mãos e dedos (membros superiores) e, geralmente, melhora dentro de alguns dias ou semanas. A origem da dor, quase sempre, está presente nos músculos, ligamen-tos, articulações ou decorrente de alterações dos discos intervertebrais com compres-sões dos nervos espinhais, como abaulamentos, protusões ou uma hérnia de disco. Habitualmente, melhora com repouso, fisioterapia, medicação, etc.
Quais são os sintomas?
Os sinais e sintomas de dor cervical podem ser referidos como uma rigidez, sensação de aperto, ardor, pontadas, agulhadas, pressão ou formigamento. Os músculos podem estar doloridos ou com um espasmo ou uma tensão no pescoço, face ou ombros, até o membro superior.
Os músculos podem sofrer espasmos quando entram em um estado de extrema contração, com um movimento tipo chicote. O movimento poderá ser limitado, dificul-tando você virar a cabeça.
Várias situações sinalizam a necessidade de uma avaliação médica especializada imediata: Se os nervos estiverem comprometidos, e se existir uma compressão mais grave do nervo, e se a compressão da medula estiver presente, os sintomas poderão incluir além da dor: dormência, formigamento, perda de sensibilidade nos braços, antebraços, mãos ou pernas (em uma situação de compressão medular mais crítica), ou perda urinária ou do controle do intestino, ou perda de força muscular nos membros superiores e inferiores, decorrentes de uma mielopatia cervical compressiva.
A dor cervical acompanhada de uma severa dor de cabeça, febre, náuseas, poderá ser um sinal de infecção ou hemorragia intracraniana ou no cérebro. Se o pescoço encon-trar-se tão rígido que você não pode tocar o queixo no peito, procure ajuda médica imediatamente.
Quais são as causas?
A dor cervical pode ser decorrente de lesões traumáticas, má postura, estresse, desgaste natural, comprometimento dos discos cervicais, exercícios, sobrecargas, e alte-rações da curvatura da coluna cervical, etc. Exemplos:
• lesão ou trauma/fraturas: lesões em atividades esportivas, ou quedas, acidentes automobilísticos, etc.;
• abaulamento, protusões ou hérnia de disco: podem ser agudas por uma prática esportiva, exercícios intensos e sobrecarga no pescoço, etc.;
• compressão da raíz neural /nervo comprimido: compressão de um nervo espinhal originário na medula pode causar dor irradiada para a região escapular, ombro, braço, antebraço, mão e dedos. Podem ocorrer alterações sensitivas (perda da sensibilidade), e motoras (perda da força muscular);
Obs: a síndrome do túnel do carpo pode cursar com parestesias, dormências nas mãos, que, muitas vezes, é confundida com radiculopatia cervical.
• A osteoartrite (doença degenerativa do disco): Os discos intervertebrais, naturalmente com a idade, diminuem em seu tamanho e perdem seus componentes, e osteófitos (bicos de papagaio) podem surgir. Estas mudanças levam à estenose ou hérnia de disco; e
• Estenose: o estreitamento dos canais raquimedular/ósseo,e foramens da coluna vertebral podem comprimir a medula e os nervos, causando déficits motores (perda da força dos membros superiores), atrofias musculares, sinais de lesões medulares e alterações sensitivas.
Como é feito o diagnóstico?
Um exame médico cuidadoso vai auxiliar a diagnosticar a origem da dor em seu pescoço /coluna cervical. A avaliação diagnóstica compreende:
• uma história clínica, um exame físico geral, e um exame neurológico (testes para verificar a força muscular e investigação dos reflexos) e da coluna vertebral, realizados por um especialista na área neurocirúrgica;
• exames de imagem, por vezes (por exemplo, raios-x, tomografia computadorizada, res-sonância magnética); e
• exames neurofisiológicos (eletroneuromigrafia, potencial evocado).
Que tratamentos estão disponíveis?
O tratamento conservador é o primeiro passo para procurarmos a recuperação do quadro da dor cervical propriamente dita apresentado pelo paciente.
Mais de 95% dos apcientes com dor cervical e dor irradiada para o braço em razão da contratura muscular ou de um abaulamento discal ou uma protusão discal pequena podem melhorar em cerca de 3-4 semanas e voltar à atividade normal.
A conduta inicial começa sempre com a autocuidado e estratégias de tratamentos não cirúrgicos. O objetivo é melhorar a sintomatologia do quadro clínico apresentado, restaurar a função e prevenir uma hérnia discal, ou seja, evitando que o núcleo pulposo se exteriorize comprimindo a raiz neural. Por vezes, a hérnia é tão grave que um frag-mento do disco desloca-se no canal medular e, assim, o tratamento cirúrgico deverá ser indicado o mais precoce possível.
O estudo da imagem com o exame neurológico da coluna vertebral demonstrando as alterações do disco intervertebral, os sinais degenerativos do disco, vértebras e articu-lações, presença de osteófitos, inversão da lordose (curvatura da coluna cervical), vão orientar o prognóstico e a conduta do quadro apresentado.
Tratamentos não cirúrgico
O autocuidado: restrições na atividade diária vão ajudar sua recuperação, evitando sobrecargas intensas sobre o pescoço e tronco, deve-se evitar esportes de maior intensidade.
Medicação: Seu médico poderá prescrever analgésicos, medicamentos anti-inflamatórios não esteróides, relaxantes musculares, etc.
• Os corticosteroides podem ser prescritos para reduzir o edema e a inflamação dos nervos; e
Fisioterapia: O objetivo da fisioterapia é ajudar o paciente retornar à plena atividade diária o mais rápido possível e evitar uma nova lesão. A fase inicial deverá ser a analgesia, com calor local-infra-vermelho, tens, ultrassom, etc.
Os fisioterapeutas iniciam o tratamento com exercícios leves, orientando a postura correta, como deitar/dormir, levantar-se, manter-se em pé e o fortalecimento muscular.
Estas orientações e exercícios posturais são elementos-chave para seu tratamento e devem tornar-se parte de sua forma física ao longo da vida diária.
Alguns pacientes querem tentar terapias como a acupuntura, para aliviar a dor. Esta poderá sim contribuir com a mellhora da dor, mas, sem melhora no quadro anatomofuncional.
OBS.: Situações como colocar a coluna no lugar, ou mecanismos de esticar, alongar a coluna por mecanismos não fisiológicos, dormir no chão, etc. podem trazer danos irreparáveis à coluna vertebral com lesões neurológicas graves.
Tratamento Cirúrgico
Se o paciente não responder ao tratamento conservador, ou os sintomas agravarem-se, seu médico poderá orientar uma conduta cirúrgica.
A indicação do tratamento cirúrgico raramente é necessária, porém, tudo dependerá do exame neurológico e do resultado de exames de imagem. Quando presentes fraqueza muscular, alterações da sensibilidade por hérnia de disco visualizada no estudo de ressonância, com compressão medular e dos nervos espinhais, e sem melhora com medidas conservadoras, a cirurgia deverá ser o tratamento após análise do especialista.
• Procedimentos minimamente invasivos como injeções de esteróides próximos à região da protusão discal, abaulamentos do disco podem ajudar a melhorar a dor. Este procedimento é realizado em centro cirúrgico com auxílio da radioscopia.(ver abaixo).
ANATOMIA DA COLUNA VERTEBRAL
ANATOMIA DA COLUNA VERTEBRAL
FRATURAS DA COLUNA VERTEBRAL
Aspectos Gerais
As fraturas da coluna vertebral apresentam-se diferentemente das fraturas de um braço ou de uma perna.
A fratura de uma vértebra pode apresentar-se com fragmentos do corpo vertebral que podem danificar os nervos espinhais ou a medula espinhal.
A maioria das fraturas da coluna vertebral é resultante de acidentes automobilísticos, quedas ao solo (muito comum quedas na própria casa e com elevada incidência nos idosos, e por osteoporose), ferimento por arma de fogo, atividades esportivas, etc.
As lesões apresentadas podem variar de lesões de ligamentos, músculos, relativamente leves ou com fraturas e luxações das vértebras com compressão da medula espinhal, causando lesões na medula espinhal, com graves sequelas neurológicas. Dependendo da gravidade de sua lesão, você poderá sentir dor, dificuldade para caminhar ou ser incapaz de mover seus braços ou pernas (tetraparesia ou paraparesia = déficit parcial, ou tetraplegia ou paraplegia = déficit total).
Muitas fraturas podem ser solucionadas com tratamento conservador; e em outra parte o tratamento cirúrgico pode ser a solução para realinhar e estabilizar a coluna vertebral; muitas vezes, o procedimento minimamente invasivo pode ser uma conduta com bons resultados.

- Corpo vertebral Coluna vertebral e medula espinhal. (vide Anatomia da coluna vertebral)
Quais são as fraturas da coluna vertebral?
As fraturas na coluna vertebral podem variar de lesões leves dos ligamentos e musculatura (chamadas de chicote), à fraturas e luxações das vértebras, causando lesões graves da medula espinhal. As fraturas da coluna vertebral e luxações podem provocar lesões, lacerações das estruturas envolvidas, e comprimir os nervos espinhais e a medula espinhal, ocasionando déficits neurológicos irreversíveis como paraplegias (paralisia de membros), e disfunção da bexiga e intestino.
O tratamento das fraturas da coluna vertebral depende do tipo de fratura e do grau de instabilidade.

O movimento tipo chicote é uma lesão observada por hiperextensão do pescoço, com movimento rápido da cabeça para trás, muito frequente nos acidentes automobilísticos, como as colisões traseiras. O movimento empurra os músculos e ligamentos do pescoço e pode fazer com que os discos intervertebrais fiquem protusos e provoquem uma compressão medular e neural. Este tipo de quadro pode desencadear a dores de cabeça, rigidez muscular, dor na região cervical/pescoço, dor em membros superiores, formigamentos, fraqueza muscular e déficits neurológicos.
É importante em situação como um acidente automobilístico, ou mesmo em caso de acidente doméstico chamar o serviço médico de resgate, com atendimento especializado, frente uma situação como esta. Deveremos ter muito cuidado ao mobilizar o acidentado, pois o mesmo deverá receber cuidados imediatos, imobilização cervical, ou lombar, sendo removido em pranchas rígidas. O acidentado deverá receber uma avaliação médica especializada cuidadosa com exame físico geral e exame neurológico, sendo avaliado por um neurocirurgião, e deverá ser submetido a exames de imagem o mais breve possível para o diagnóstico do quadro.
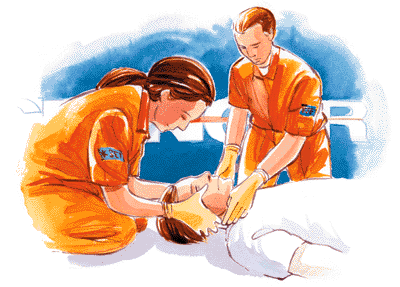

Atendimento especializado par a traumatismos da coluna vertebral – Órtese cervical utilizada no s traumatismos -acidentes- e pós-operatórios da cirurgia da coluna cervical
O tratamento do quadro tipo chicote estará diretamente relacionado aos comprometimentos observados ao exame neurológico e exames de imagem da coluna vertebral.
Classificação fraturas da coluna vertebral-ref: AO Spine

Instabilidade da coluna vertebral
A Instabilidade da coluna vertebral é o movimento excessivo que ocorre entre as vértebras, decorrente das lesões dos ligamentos, fraturas ósseas, lesões osteoarticulares, etc., com riscos de lesões neurológicas graves, ocasionado por traumatismo raquimedular, ou traumatismos da coluna vertebral.

Fratura corpo vertebral cervical com fragmento comprimindo a medula cervical
O chamado escorregamento ou espondilolísteses, luxações entre as vértebras, pode causar dor, alterações sensitivas e motoras decorrentes de compressões ocasionando lesões dos nervos da coluna vertebral e da medula espinhal.
A instabilidade da coluna vertebral com o risco de ocasionar lesões neurológicas graves e irreversíveis necessita, na grande maioria das vezes, de tratamento cirúrgico da coluna vertebral para realinhá-la e prevenir lesões da medula espinhal ou lesão do nervo com a condição de estabilizar a mesma.
As fraturas estáveis, geralmente, podem ser tratadas com órtese e repouso.
As fraturas podem ocorrer em qualquer lugar ao longo da coluna vertebral. Na região cervical, ocorrem 5%-10% das fraturas, e observamos 65% na região tóraco-lombar, manifestadas por dor lombar (lombalgia), irradiadas para região anterior ou lateral e, muitas vezes, frequentes na transição tóraco-lombar: T12-L1.
Existem inúmeras classificações para fraturas. Em geral, as fraturas de coluna dividem-se em três tipos : A, B e C.
O tipo mais comum de fratura de coluna vertebral é conhecido como uma fratura tipo “compressão” do corpo vertebral. Um mecanismo de uma força descendente causa um colapso do corpo da vértebra, podendo fragmentos ósseos serem deslocados para o canal espinhal com compressão medular.


fratura do corpo vertebral
A população comprometida pela osteoporose, tumores e certas formas de neoplasias, com invasão tumoral do tecido ósseo mediante uma fraqueza do mesmo, tem maior probabilidade de desenvolver uma fratura por compressão do corpo vertebral. A fratura aparece como um colapso em forma de cunha da vértebra. Esta fratura pode causar uma modificação da curvatura da coluna vertebral chamada cifose traumática.
As fraturas tipo luxações/distrações ocorrem quando os ligamentos e/ou os discos que ligam duas vértebras em conjunto são lesados; os mesmos apresentam-se lacerados, e os corpos vertebrais podem estar desalinhados.
Por exemplo, quando ocorre um movimento com flexão do tronco, a parte superior do corpo indo de encontro a um cinto de segurança, o mecanismo de força mecânica ocorre além da vértebra e estende-se aos ligamentos que sustentam o corpo vertebral, e mantêm a estabilidade da coluna vertebral. Uma vértebra deslocada pode causar instabilidade e compressão da medula espinhal, e geralmente requer cirurgia e/ou um colete próprio para lesões da coluna vertebral.

Deslocamente anterior

Fratura e deslocamento
As fraturas-luxações/translação: Estas fraturas, geralmente, são instáveis, tendem a ser muito graves e debilitantes, e com frequência a conduta é o tratamento cirúrgico.
Quais são os sintomas?
Os sintomas de uma fratura vertebral variam dependendo da gravidade e da localização da lesão. Eles incluem dor nas costas, no pescoço, dormência, formigamento, espasmo muscular, fraqueza/diminuição de força muscular (alterações braços ou pernas), alterações do intestino, que podem sugerir uma lesão da medula espinhal. Nem todas as fraturas causam lesão medular e, raramente, a medula espinhal é completamente seccionada.
Quais são as causas?
Os acidentes de carro: 45%; quedas: 20%; atividades esportivas: 15%; atos de violência: 15%, e atividades diversas: 5%, são as principais causas de fraturas da coluna vertebral.
As doenças como osteoporose e tumores da coluna também contribuem para estas fraturas.
População comprometida:
• Os pacientes mais jovens estão relacionados a fraturas em atividades esportivas, acidentes automobilísticos, e o sexo masculino é predominante.
• Os homens são 4 vezes mais propensos a ter uma fratura espinhal traumática do que as mulheres.
• As mulheres têm elevada incidência em razão da maior frequência da osteoporose.
Como é feito o diagnóstico?
Na maioria dos casos de uma lesão na coluna vertebral, os paramédicos ou médicos do serviço de resgate encaminharão o paciente para uma sala de emergência de um Pronto-Socorro. O primeiro médico que irá avaliar será um pronto-socorrista. Dependendo de suas lesões, outros especialistas serão chamados a avaliar sua condição, como o neurocirurgião é obrigatório, o ortopedista, etc. Os médicos irão avaliar sua respiração e realizar um exame físico geral e neurológico e da coluna vertebral. A coluna deverá ser mantida imobilizada por um colar cervical, e a região lombar com um colete, até que sejam concluídos os exames de imagem para definição do diagnóstico.
Os exames de imagem que auxiliam no diagnóstico:
O Raio-X auxilia a visualização da coluna vertebral, dos corpos vertebrais, de seu alinhamento, se existem fraturas ou luxações, etc. A flexão e extensão com cuidado apropriado poderá ser realizada para avaliar qualquer alteração da anatomia normal da coluna vertebral.
A tomografia computadorizada (TC) é um exame seguro, não invasivo, que poderá utilizar ou não um contraste injetado em sua corrente sanguínea. É, especialmente, útil para visualizar as alterações nas estruturas ósseas, luxações e comprometimentos raqueanos.
A Ressonância Nuclear Magnética (RNM) é um exame diagnóstico não invasivo, útil para avaliar as lesões dos tecidos moles que constituem sua coluna vertebral: disco intervertebral, corpo vertebral (observar fraturas agudas ou crônicas), nervos, estruturas vasculares, a medula, gordura, ligamentos, músculos, etc. Ao contrário de raios-X, os nervos e os discos são claramente visíveis. Poderá ser necessário o uso de uma injeção de contraste. Este exame de imagem contribui nas compressões e lesões do canal medular, diagnostica edemas, etc., da medula espinhal, lesões e compressões dos nervos espinhais, hérnias de disco traumáticas, espondilolísteses, hemorragias no canal medular e na medula, no osso, lesões tumorais, etc.
Quais os tratamentos estão disponíveis?
O tratamento de uma fratura começa com o objetivo de melhorar o quadro de dor e estabilização para evitar mais prejuízos. Outras lesões corporais podem estar presentes e necessitam de algum tratamento.
A orientação inicial é o encaminhamento a um Pronto-Socorro para uma avaliação médica geral e especializada.
Dependendo do tipo de fratura e de sua estabilidade, será orientada a conduta de tratamento, e a cirurgia poderá ser necessária.
Com a finalidade de minimizar eventuais riscos frente a situações como fraturas-luxações, pondo em risco uma lesão medular e dos nervos espinhais, com sequelas graves, os coletes lombares e o colar cervical auxiliam inicialmente à:
1. Manter o alinhamento da coluna vertebral;
2. imobilizar sua coluna vertebral até que o diagnóstico seja definido, para orientação da conduta terapêutica;


Diferentes coletes para coluna lombar utilizados em situações de fraturas e outros procedimentos
3. Se o tratamento for conservador, o colete ou o colar (Miami J, Philadelphia), imobilizará sua coluna durante a cicatrização; e
4. a minimizar a dor pela restrição dos movimentos.
A instrumentação e a fusão da coluna vertebral são procedimentos cirúrgicos para o tratamento de fraturas instáveis. A Fusão é a união de duas vértebras com um enxerto ósseo, realizada em conjunto com placas, hastes, ganchos, parafusos de pedículo, ou gaiolas, dependendo de cada situação.
O objetivo do enxerto ósseo é realizar a união entre as vértebras acima e abaixo, para formar uma peça sólida entre os corpos vertebrais. Poderá levar vários meses ou mais para criar uma fusão sólida.
Os procedimentos menos invasivos como a cifoplastia, ou até mesmo a vertebroplastia (menos habitual em nossos dias) são procedimentos minimamente invasivos realizados para tratar as fraturas compressivas da coluna vertebral comumente causadas por osteoporose, ou nos mielomas, tumores da coluna, e metástases ósseas.
Na cifoplastia, procedimento mínimamente invasivo, o cimento ósseo é injetado por meio de uma cânula transpedicular para dentro do corpo vertebral fraturado. Um balão é inserido inicialmente, e será insuflado para expandir o platô superior do corpo vertebral comprimido antes do preenchimento do espaço com cimento ósseo. O procedimento é realizado bilateralmente, e apresenta-se mais seguro que a vertebroplastia.


Na vertebroplastia, o procedimento realizado é unilateral, e o cimento ósseo é injetado por meio de uma cânula apropriada para dentro do corpo vertebral fraturado.
